Czym jest alergia?
Alergię definiuje się jako “nadwrażliwość o podłożu immunologicznym prowadzącą do choroby”¹. Na całym świecie na alergie cierpi około 1 miliarda ludzi, jednak przewiduje się, że liczba ta wzrośnie w ciągu najbliższych 30 lat²,³. Przypuszcza się, że przyczyną jest nieprawidłowe działanie układu odpornościowego, w którym nieszkodliwe substancje środowiskowe lub pokarmowe są interpretowane przez organizm jako szkodliwe, powodując nadmierną reakcję układu odpornościowego⁴. Wydaje się, że stany alergiczne są często ze sobą powiązane, przy czym obserwuje się wspólne zmiany w środowisku immunologicznym i jelitowym⁵, Obecnie standardowe leczenie alergii obejmuje leki osłabiające układ odpornościowy lub ścisłe unikanie substancji wyzwalającej⁶. Jednak wiele leków niesie ze sobą ryzyko skutków ubocznych, w tym zmiany w różnorodności mikrobiologicznej⁷, dlatego wielu chorych poszukuje alternatywnych rozwiązań.
ALERGIA I MIKROBIOM
Bakterie znajdują się w większości tkanek organizmu, przy czym większość z nich znajduje się w przewodzie pokarmowym⁸, łącznie określane s ą jako mikrobiom⁹. Błona śluzowa jelita zawiera około 70% aktywnych komórek odpornościowych organizmu¹⁰, stanowiących największy komponent układu odpornościowego¹¹. Na te komórki odpornościowe wpływ mają między innymi biliony żywych bakterii (a także odpowiadających im genów), które tam zamieszkują.
Wykazano, że żywe bakterie wpływają modulująco na nasz układ odpornościowy, a określone szczepy stymulują lub tłumią odpowiedź immunologiczną¹². U osób cierpiących na choroby alergiczne obserwuje się dysbiozę (ilościowe i/lub jakościowe zachwianie równowagi mikroflory)¹³. Uważa się, że mikrobiom wpływa na równowagę między komórkami pomocniczymi T 1 i 2 (Th1, Th2), gdzie dominacja Th2 prowadzi do wyższej IgE-zależnej aktywacji immunologicznej¹⁴. Zwiększona przepuszczalność bariery jelitowej polega na przedostawaniu antygenów i bakterii ze światła jelita do krwioobiegu, co następnie stymuluje układ odpornościowy¹⁵. Ten stan zaobserwowano u wielu osób cierpiących na choroby o podłożu alergicznym¹⁴, ¹⁶, ¹⁹. Suplementacja probiotyczna może być rozważana w chorobach o podłożu alergicznym ze względu na zdolność żywych bakterii do zmniejszania stanu zapalnego, przywracania integralności bariery jelitowej i modulowania sygnalizacji immunologicznej¹⁴,²⁰.
ATOPOWE ZAPALENIE SKÓRY
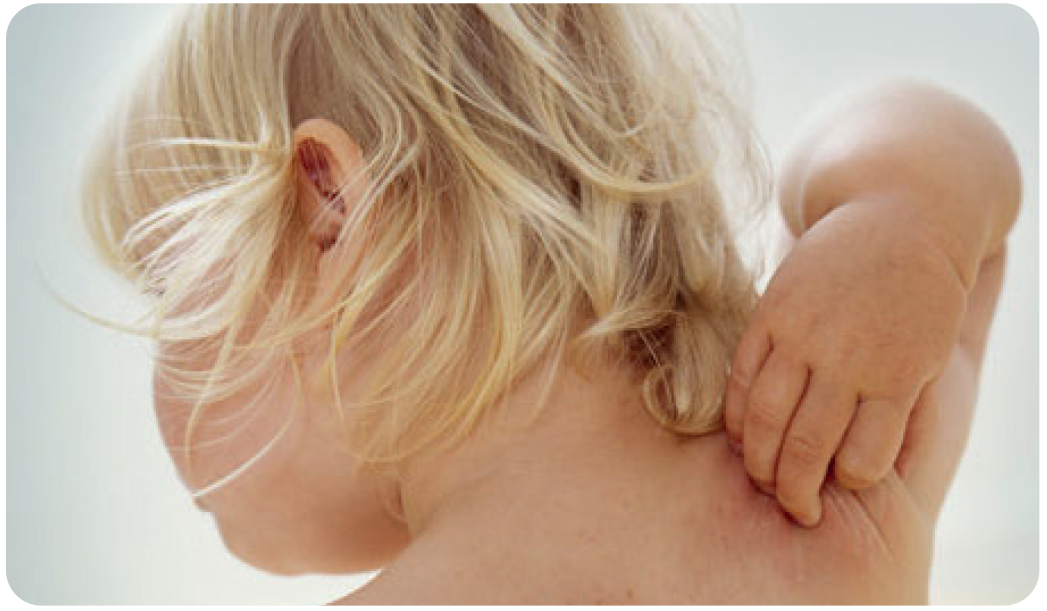
Atopowe zapalenie skóry (AZS), znane również jako wyprysk atopowy, jest najczęstszą przewlekłą chorobą zapalną skóry występującą we wczesnym okresie życia, z częstością około 20% u dzieci. ²⁰ Zwykle objawia się suchością, swędzeniem i stanem zapalnym skóry ²¹. Kombinacja zaburzonej funkcji bariery skóry i zmniejszonej odporności są cechami charakterystycznymi AZS, które sprzyjają niekorzystnym zmianom mikrobiomu skóry i jelit. ²² ²⁴ Reddel i wsp. (2019) ²⁴ podali, że u dzieci z AZS zaobserwowano zmniejszenie lub całkowity brak niektórych bakterii związanych z modulacją odporności i stanem zapalnym. Dowody sugerują, że zadbanie o równowagę bakteryjną w jelitach, a tym samym na skórze, może zakłócać dalszy rozwój innych reakcji immunologicznych IgE-zależnych, określanych jako „marsz atopowy”. ²¹,²²
Atopowe zapalenie skóry może być stanem poprzedzającym, które może kolejno prowadzić do alergii pokarmowych, astmy, czy alergicznego nieżytu nosa (ANN) ²⁵. Ze względu na mnogość gatunków bakterii, które mogą mieć na nie korzystny wpływ, w badaniach naukowych dotychczas trudno było znaleźć konsensus co do konkretnych szczepów, siły działania, dawkowania i czasu interwencji w celu zapobiegania i wsparcia w atopii. Doprowadziło to do zróżnicowanych wyn ików badań. ²⁷ Żywe bakterie mogą promować wydolny i stabilny mikrobiom, wpływając na optymalną równowagę immunologiczną i zapobiegając kolonizacji bakterii chorobotwórczych. Uważa się, że elementy te mogą potencjalnie przyczyniać się do poprawy etiologii tego schorzenia²⁴ ²⁸.
ALERGIA POKARMOWA

Klasyczna alergia pokarmowa obejmuje reakcję IgE-zależną i może ujawnić się natychmiastową nadwrażliwością, ¹⁴ objawiającą się możliwymi symptomami wysypki, świszczącego oddechu, obrzęku języka i warg oraz bólu w klatce piersiowej. ⁴⁶ Alergię pokarmową opisano jako niewydolność doustnej tolerancji, która rozwija się w okresie niemowlęcym. ¹⁴ Tolerancja doustna określa, czy limfocyty T pomocnicze (reakcja immunologiczna), czy limfocyty T regulatorowe (tolerancja) dojrzewają po ekspozycji na pokarm. ⁴⁶
Zauważono, ze z alergią pokarmową związanych jest kilka czynników, takich jak poród drogą cięcia cesarskiego, dieta uboga w błonnik pokarmowy, karmienie piersią i antybiotykoterapia. ¹³ Wymienione czynniki wpływają również na ilość i różnorodność bakterii jelitowych. W związku z tym dysbioza jelitowa również może być powiązana z alergią pokarmową. ¹³ Jednakże, badania wykorzystujące żywe bakterie jako środki zapobiegające alergiom pokarmowym nie zostały jeszcze opracowane przy użyciu spójnych metodologii, które umożliwiłyby porównanie wyników. Jednakże, niektóre badania wykazały obiecujące i znaczące wyniki w przypadku probiotykoterapii (w szczególności L.rhamnosus) i alergii na orzechy ziemne i mleko krowie. U osób cierpiących na alergie pokarmowe suplementacja probiotyczna wykazująca, oprócz swoich właściwości przeciwzapalnych, działanie hamujące wobec patogenów, może być szczególnie korzystnym mechanizmem działania¹³,¹⁴,⁴⁷.
ASTMA

Astma to przewlekła choroba zapalna dolnych dróg oddechowych, charakteryzująca się świszczącym oddechem, dusznością, uciskiem w klatce piersiowej i kaszlem. ²⁹ Drogi oddechowe zawierają nabłonkową błonę śluzową i komórki dendrytyczne, a także związki przeciwbakteryjne. Składniki te stanowią podstawę regulacji immunologicznej poprzez modulację przeciwciał IgA, defensyn, lizozymów i interleukin. W razie potrzeby te komórki odpornościowe są w stanie stymulować prozapalną reakcję Th2, która sprzyja rozwojowi astmy. ³⁰
W płucach osób zdrowych obserwuje się bogactwo i różnorodność mikrobiomu, podczas gdy u osób cierpiących na astmę środowisko mikrobiologiczne jest dysbiotyczne. ³¹ Od urodzenia przez całe życie obserwuje się ścisłą korelację pomiędzy składem mikrobioty jelit i płuc, co sugeruje, że zarówno jelita, jak i płuca mogą funkcjonować jako jeden narząd, mający wspólne funkcje immunologiczne. ³² Uważa się, że komunikacja, w ramach której dochodzi do przenikania się grzybów i bakterii zachodząca poprzez oś jelito-płuca, może wpływać na stan zdrowia i choroby układu oddechowego ³³. Przyjmowanie żywych kultur bakterii w przypadkach astmy jest jednak kolejnym obszarem nauki, w którym obserwuje się niespójne wyniki badań. ³⁴ Jak podsumowali Wang i wsp. (2019) ³⁵ w wielu badaniach stosowane są obecnie określone szczepy bakterii, dlatego można przypuszczać, że wraz z powstawaniem bardziej zaawansowanych badań w większej skali, możemy liczyć na rozwój tej dziedziny w przyszłości.
ALERGICZNY NIEŻYT NOSA

Alergiczny nieżyt nosa (ANN), inaczej nazywany katarem siennym, dotyka nawet do 20% światowej populacji i obejmuje zapalenie górnych dróg oddechowych. ³⁶ W alergicznym nieżycie nosa znaczący udział biorą limfocyty typu Th2, podobnie jak w przypadku innych chorób alergicznych. Przegląd systematyczny przeprowadzony przez Myles (2019) ³⁷ zwraca uwagę, że pomimo iż w ANN widoczne są predyspozycje genetyczne, istnieją ograniczone konwencjonalne zalecenia profilaktyczne dla cierpiących na ANN osób inne niż unikać poznanych alergenów. Ponadto, Myles sugeruje rozważenie interwencji żywieniowych, stosowanie skutecznych metod radzenia sobie ze stresem oraz modyfikację otoczenia, w którym żyjemy na bardziej pro-zdrowotne w celu poszerzenia korzystnego podejścia terapeutycznego u osób z astmą. Wydaje się więc, iż uwzględnienie przyjmowania żywych kultur bakterii może znaleźć swoje zastosowanie w zasugerowanych przez badacza obszarach pracy. Chociaż liczba istniejących badań jest ograniczona, odnotowano pozytywny wpływ żywych kultur bakterii na zmniejszenie markerów i objawów stanu zapalnego. ³⁸ ⁴⁰ Na przykład, udowodniono, że żywe kultury bakterii obniżają markery stanu zapalnego, takie jak interleukina (IL)-5, IL-8, TNF-alfa, IL-1beta i IL-13, jak również podwyższa przeciwzapalną IL-10, ⁴¹ i poprawia objawy kataru siennego, takie jak przekrwienie błony śluzowej nosa, kichanie, zaczerwienienie oczu, czy łzawienie i swędzenie. ⁴² ⁴⁵
WNIOSEK
We wszystkich obecnie dostępnych badaniach nad żywymi kulturami bakterii i alergiami, uwagę zwraca się na znaczenie „krytycznego okna” rozwoju odporności. Warto zauważyć, że pierwsze 1000 dni życia staje się powszechnie akceptowanym determinantem powstawania mikrobiomu, a co za tym idzie - dojrzewania układu odpornościowego ⁴⁸. Nie oznacza to jednak, że wprowadzenie probiotyków w późniejszym okresie życia nie przynosi korzyści, ponieważ edukacja i stymulacja odpowiedzi immunologicznej jest procesem trwającym całe życie. ⁴⁹ Współczesny styl życia, taki jak zurbanizowane środowisko, w jakim żyjemy, pewne zachowania przed, w trakcie i po porodzie (karmienie piersią, kontakt ze skórą itp.), antybiotykoterapia, dieta, aktywność fizyczna, kosmetyki pielęgnacyjne wymagają dalszych badań w celu zrozumienia ich potencjalnego wpływu na różnorodność mikrobioty i odporność, czy alergie. ⁵⁰ Podczas gdy potrzebne są dalsze badania kliniczne dla zrozumienia tych mechanizmów, modulacja mikrobiomu jelitowego poprzez suplementację probiotyczną może wspierać strategie zapobiegawcze i terapeutyczne w wielu częstych chorobach alergicznych.